Отделение ультразвуковой и функциональной диагностики
(время работы 8.30-16.00)
Для исследования степени поражения центральной и периферической сосудистой системы используются:
Для исследования сердечно-сосудистой системы используются:
Показаниями являются ИБС, врожденные и приобретенные пороки сердца, гипертоническую болезнь, нарушения ритма и проводимости
|
Чреcпищеводная эхокардиография (ЧПЭХОКГ) - новая высокоинформативная эхокардиографическая методика, обладающая уникальными диагностическим возможностями.
Показания к чреспищеводной ЭХОКГ:
Чреспищеводная ЭХОКГ противопоказана в следующих случаях:
|
|
Позволяют диагносцировать патологию бронхо-легочного аппарата, определить степень выраженности изменений:
Для диагностики заболеваний головного мозга используются:
 |
ВИДЕО - МОНИТОРИНГ ЭЭГ - позволяет проводить длительную, автономную регистрацию ЭЭГ с полиграфическими каналами в месте привычного нахождения пациента.
Видео ЭЭГ мониторирование дневного сна позволяет верифицировать психовегетативные приступы, агравантные состояния, проводить контроль антиконвульсантной терапии. Показания: | |
|
Широко используются и развиваются новые методы исследования: Показания к проведению игольчатой миографии:
Показания к проведению стимюляционной миографии:
|
|
Врачи отделения УЗ и ФД:
- Буценин Андрей Николаевич – заведующий отделением, заслуженный врач РФ, «Отличник здравоохранения», врач высшей категории;
- Аверичева Валентина Викторовна - врач первой квалификационной категории, награждена «Грамотой Министра здравоохранения РФ»;
- Ахметов Константин Загидович - врач высшей квалификационной категории, награжден «Грамотой Министра здравоохранения РФ»;
- Донская Евгения Георгиевна - врач высшей квалификационной категории;
- Емельянова Елена Николаевна врач первой квалификационной категории;
- Иванова Екатерина Вячеславовна - врач высшей квалификационной категории;
- Латышева Оксана Александровна - врач высшей квалификационной категории;
- Мазья Юрий Маркович;
- Подгурский Игорь Борисович - врач высшей квалификационной категории;
- Пиляев Александр Сергеевич - врач высшей квалификационной категории;
- Панова Екатерина Николаевна - врач высшей квалификационной категории;
- Абашин Иван Александрович - врач второй квалификационной категории;
- Алымова Анастасия Александровна - врач второй квалификационной категории;
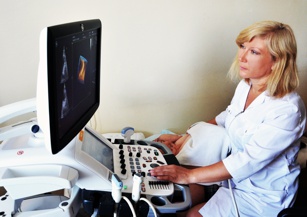 |
А) Ультразвуковые аппараты: | |
|
Б) Аппараты для функциональных методов исследования: |
|